 kinderneurologie
kinderneurologie
Wat is dysostosis cleidocranialis?
Dysostosis cleidocranialis is een aangeboren aandoening waarbij de botten van onder andere de schedel en van de sleutelbeenderen anders worden aangelegd dan gebruikelijk.
Hoe wordt dysostosis cleidocranialis ook wel genoemd?
Het woord dysostosis geeft aan de botten anders zijn aangelegd dan gebruikelijk. Het woord cleido is het medische woord voor sleutelbeen en het woord cranialis verwijst naar de schedel.
De aandoening wordt ook wel CleidoCraniale Dysplasie genoemd. Dit wordt afgekort met de letters CCD. Het woord dysplasie betekent aanlegstoornis. Ook wordt het woord craniocleidodysostosis wel gebruikt.
Hoe vaak komt dysostosis cleidocranialis voor?
Dysostosis cleidocranialis is een zeldzame ziekte. Het is niet precies bekend hoe vaak dysostosis cleidocranialis voorkomt bij kinderen, geschat wordt dat het bij één op de 1.000.000 kinderen voorkomt. Mogelijk is dit wel een onderschatting omdat een groot deel van de kinderen zonder klachten niet bekend zal zijn bij een arts.
Bij wie komt dysostosis cleidocranialis voor?
Dysostosis cleidocranialis is al vanaf de geboorte aanwezig. Het kan wel enige tijd duren voordat duidelijk is dat er sprake is van dysostosis cleidocranialis.
Zowel jongens als meisjes kunnen dysostosis cleidocranialis krijgen.
Waar wordt dysostosis cleidocranialis door veroorzaakt?
Foutje in erfelijk materiaal
Dysostosis cleidocranialis wordt veroorzaakt door een foutje op een stukje materiaal op het 6e-chromosoom. De plaats van dit foutje wordt het RUNX2-gen genoemd. Soms wordt in plaats van de naam RUNX2-gen, de naam CBFA1-gen gebruikt.
Autosomaal dominant
Dysostosis cleidocranialis wordt veroorzaakt door een zogenaamde autosomaal dominant foutje. Dit houdt in dat een foutje op een van de twee chromosomen 6 die een kind heeft in het RUNX2-gen al voldoende is om de aandoening te krijgen. Dit in tegenstelling tot een autosomaal recessief foutje waarbij kinderen pas klachten krijgen wanneer beide chromosomen een foutje bevatten.
Bij het kind zelf ontstaan
Bij een op de drie kinderen met een dysostosis cleidocranialis is het foutje bij het kind zelf ontstaan na de bevruchting van de eicel door de zaadcel en niet overgeërfd van een van de ouders.
Geërfd van een ouder
Een ander deel van de kinderen heeft het foutje in het RUNX2-gen geërfd van een ouder die zelf ook het foutje in het RUNX2-gen heeft. Soms was dit al bekend, soms wordt de diagnose bij de ouder pas gesteld wanneer bij het kind de diagnose gesteld wordt.
Afwijkend eiwit
Het stukje informatie op het RUNX2-gen van het 6e chromosoom bevat informatie voor de aanmaak van een groeifactor. Deze groeifactor wordt ook wel CBFA1-eiwit genoemd. Deze groeifactor speelt een belangrijke rol bij aanleg van de botten in het lichaam. Door een fout in deze groeifactor ontwikkelen vooral de botten in het midden van het lichaam zich onvoldoende waardoor ze kleiner en minder sterk zijn dan gebruikelijk.
Wat zijn de symptomen van dysostosis cleidocranialis?
Variatie
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die verschillende kinderen met dysostosis cleidocranialis hebben.
Dit valt van te voren niet goed te voorspellen van welke symptomen een kind last zal krijgen. Geen kind zal alle onderstaande symptomen tegelijkertijd hebben.
Fontanel
Kinderen met dysostosis cleidocranialis hebben een fontanel (de ruimte tussen de schedelbotten bij een baby) die pas heel laat of helemaal niet dichtgroeit.
Andere hoofdvorm
De schedel van kinderen met deze aandoening heeft vaak een bolle ronde vorm. De schedelnaad over het voorhoofd kan te vroeg sluiten waardoor een kort hoofd ontstaat Midden op het voorhoofd kan een richeltje in de schedel zichtbaar zijn. De ogen staan vaak wat verder uit elkaar dan gebruikelijk. Dit wordt ook wel hypertelorisme genoemd. De neusbrug is vaak ingezonken. De onderkaak is vaak kleiner dan gebruikelijk, terwijl de bovenkaak breder is. Hierdoor kan een overbeet ontstaan.
Voorhoofdsholtes
Bij kinderen met deze aandoening kunnen de voorhoofdsholtes en neusbijholtes kleiner zijn dan gebruikelijk of zelfs helemaal ontbreken.
Slechthorendheid
Een deel van de kinderen met deze aandoening is slechthorend. Dit komt door onvoldoende aanleg van de gehoorbeentjes die nodig zijn om goed te kunnen horen.
Open gehemelte
Een deel van de kinderen heeft een open gehemelte en of een gespleten lip. Dit wordt een schisis genoemd. Ook is het gehemelte vaak hoog. Door het open gehemelte kan drinken lastig zijn. Ook kunnen kinderen een nasale stem hem door de lucht die tijdens het praten door de neus ontsnapt.
Tanden
Vaak komen de tanden van zowel het melkgebit als het volwassen gebit bij deze aandoening veel later door dan gebruikelijk. Het doorkomen van de tanden verloopt vaak moeizamer dan bij leeftijdsgenoten, soms komen de tanden niet spontaan door. Kinderen kunnen meer tanden hebben dan gebruikelijk. De tanden kunnen scheef in de mond staan. Hierdoor kan kauwen lastiger gaan.
Het tandglazuur is van minderde kwaliteit waardoor gemakkelijker gaatjes in het gebit kunnen ontstaan.
Borstkas
De borstkas is vaak smal van vorm. De sleutelbeenderen zijn vaak korter en dunner dan gebruikelijk. Ook de ribben zijn vaak korter dan gebruikelijk. Kinderen kunnen extra ribben hebben aan hun halswervels. De schouderbladen zijn vaak kleiner van vorm.
Benauwdheidsklachten
Pasgeborenen met deze aandoening hebben door de afwijkende vorm van de borstkas sneller last van benauwdheidsklachten. Bij oudere kinderen neemt dit af, maar een deel van de kinderen blijft wel vatbaarder voor luchtweginfecties.
Slaapapneu
Door de afwijkende vorm van de borstkas komt ademstops tijdens de slaap (slaapapneu) in het kader van de aandoening OSAS vaker voor bij kinderen met deze aandoening.
Grote beweeglijkheid schouders
Kinderen met deze aandoeningen hebben vaak een grote beweeglijkheid in de schouders. Door de kortere sleutelbeenderen, kunnen de schouders heel ver naar voren gedraaid worden.
Handen
Vaak zijn de handen en de vingers van de handen korter dan gebruikelijk. De wijsvinger kan langer zijn dan de middelvinger. De middelvinger, ringvinger en pink zijn korter dan de wijsvinger en de duim, vooral het middelste kootje van deze vingers is kleiner dan gebruikelijk. De topjes van de vingers zijn vaak spits van vorm. De nagels van de vingers en de tenen hebben de neiging om krom te groeien.
De ellepijp kan ontbreken in de onderarm.
Kleine lengte
Kinderen met deze aandoening zijn vaak kleiner dan hun leeftijdsgenoten. Ze groeien minder hard.
Rug
Als gevolg van de ze aandoening hebben kinderen een vergrote kans op het krijgen van een verkromming van de rug in zijwaartse richting. Dit wordt een scoliose genoemd. Dit kan komen door aanlegstoornis van de wervels, bijvoorbeeld het halfzijdig aangelegd zijn van de wervels. Ook kan de rug ter hoogte van de nek een opvallend bolle vorm hebben, dit wordt ook wel versterkte kyfose genoemd.
Wervels kunnen ten opzichte van elkaar verschuiven. Dit wordt sponylolisthesis genoemd. Dit kan zorgen voor het ontstaan van rugklachten.
Syringomyelie
Een deel van de kinderen en volwassenen met deze aandoening krijgt een syringomyelie. Dit is een holte in het midden van het ruggenmerg. Een kleine holte zal geen klachten geven, wanneer de holte groter wordt kan er druk op het ruggenmerg ontstaan waardoor problemen kunnen ontstaan met lopen, met ervaren van aanraken of pijnklachten in de benen, met plassen of met de ontlasting.
Bekken
De vorm van het bekken is vaak anders dan gebruikelijk. De afstand tussen de twee schaambeenderen aan de voorzijde van het bekken kan groter zijn dan gebruikelijk. De bekkenkam kan kleiner zijn dan gebruikelijk. De heupen kunnen anders in het bekken staan, meer naar buiten toe, in een o-vorm, terwijl de knieën meer naar binnen staan in een x-vorm.
Het spaakbeen kan ontbreken in het onderbeen.
Verminderde botkwaliteit
De kwaliteit van de verschillende botten is als gevolg van deze aandoening verminderd. Kinderen kunnen gemakkelijker een bot breken wanneer ze vallen op dat bot.
Ook kunnen kinderen gemakkelijker op jong volwassen leeftijd al last krijgen van botontkalking.
Normale intelligentie
Kinderen met dit syndroom hebben een normale intelligentie.
Hoe wordt de diagnose dysostosis cleidocranialis gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een kleine lengte, een afwijkende vorm van de schedel en borstkas kan vermoed worden dat er sprake is van een syndroom. Er zijn echter veel verschillende syndromen die voor het ontstaan van deze symptomen kunnen zorgen. Vaak zal aanvullend onderzoek nodig zijn om aan de diagnose dysostosis cleidocranialis te stellen. Wanneer al bekend is dat deze aandoening in de familie voorkomt, dan zal het niet moeilijk zijn om de diagnose te stellen.
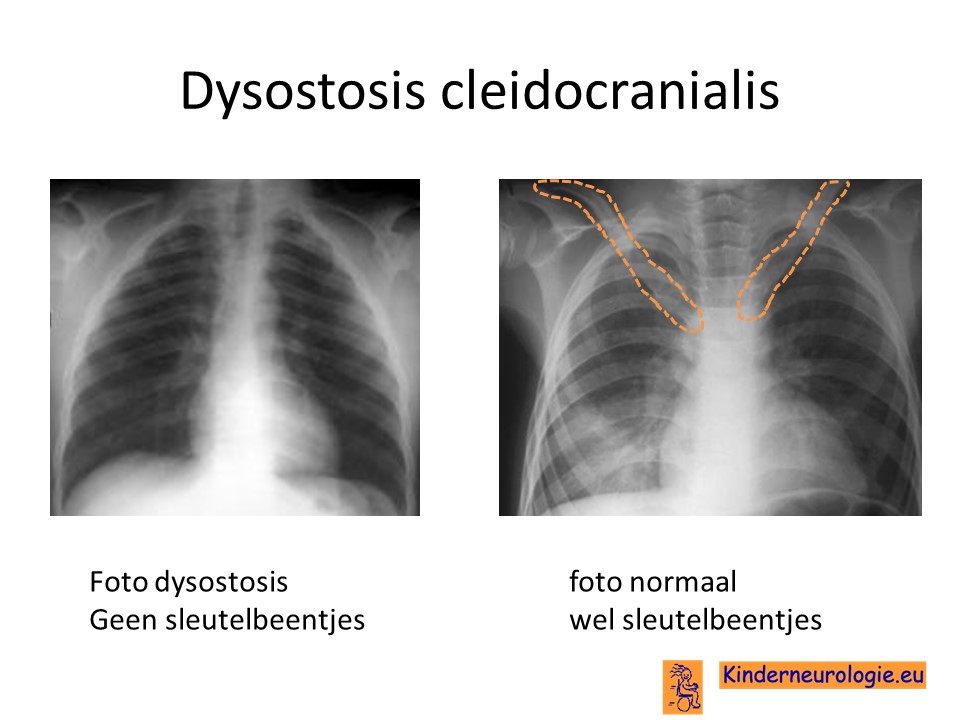
Foto’s
Op röntgenfoto’s van de borstkas is te zien dat de sleutelbeenderen minder goed ontwikkeld zijn dan gebruikelijk. Ook kan te zien zijn dan de ribben onderontwikkeld zijn en/of er sprake is van extra ribben aan de halswervels. Wanneer er sprake is van een verkromming van de wervelkolom zal vaak een foto van de botten gemaakt worden om de mate van verkromming vast te leggen en om te kijken hoe de wervels van de rug zijn aangelegd.
Een foto van het bekken kan afwijkingen aan de botten van het bekken opsporen.
CT schedel
Op een CT scan van de schedel kan gezien worden dat de botten van de schedel anders zijn aangelegd dan gebruikelijk. De ruimte tussen de botten is toegenomen. Hierdoor zijn de schedelnaden wijder en de fontanellen groter. De schedelnaad over het voorhoofd kan te vroeg sluiten waardoor een tekort hoofd ontstaat. Ook kunnen extra botjes in de schedel, zogenaamde Wormian botjes voorkomen. De opening aan de onderkant van de schedel (het zogenaamde foramen magnum) kan een andere vorm hebben dan gebruikelijk.

Genetisch onderzoek
Wanneer aan de diagnose gedacht wordt, kan door middel van gericht genetisch onderzoek op bloed naar het voorkomen van een foutje op het 6e-chromosoom in het RUNX2-gen
Vaak worden ook alle chromosomen tegelijkertijd onderzocht (zogenaamd Array onderzoek), zelden kan op deze manier de diagnose dysostosis cleidocranialis worden gesteld.
In de toekomst zal door middel van een nieuwe genetische techniek (exome sequencing genoemd) mogelijk ook deze diagnose gesteld kunnen worden zonder dat er specifiek aan gedacht was of naar gezocht is.
Bloedonderzoek
Er kan bloedonderzoek verricht worden om de hoeveelheid fosfaat in het bloed te bepalen. Kinderen met een te laag fosfaatgehalte kunnen namelijk soortgelijke klachten hebben.
MRI-wervelkolom
Wanneer er problemen zijn met lopen, ervaren van gevoel in de benen en/of armen, problemen met plassen of met de ontlasting, dan kan een MRI van het ruggenmerg gemaakt worden om te kijken of er aanwijzingen zijn voor een syringomyelie.
KNO-arts
Kinderen met dysostosis cleidocranialis worden altijd een keer gezien door de KNO-arts om te kijken of er sprake is van slechthorendheid door aanlegstoornis van de gehoorbeentjes. Ook kan de KNO-arts beoordelen of er sprake is van een gespleten lip of een gespleten gehemelte (schisis).
Kinderorthopeed
Een kinderorthopeed kan beoordelen of er een behandeling voor heup- of bekkenstandsafwijkingen of voor een verkromming van de wervelkolom (scoliose) nodig is.
Hoe wordt dysostosis cleidocranialis behandeld?
Geen genezing
Er is geen behandeling die dysostosis cleidocranialis kan genezen. De behandeling is er op gericht om het kind en de ouders zo goed mogelijk met de gevolgen van hebben van dit syndroom te leren om gaan.
Schisisteam
Kinderen met een schisis worden meestal behandeld door een schisisteam. Dit team kijkt wat de beste behandeling is voor de schisis van dit kind. Soms is een operatie nodig, soms alleen logopedie.
Tandarts
Kinderen met dysostosis cleidocranialis worden vaak extra gecontroleerd door de tandarts. De tandarts bekijkt of een fluor behandeling nodig is om gaatjes in de tanden en kiezen te voorkomen. Soms kan het nodig zijn extra tanden of kiezen te trekken zodat er voldoende ruimte is voor de andere tanden om door te komen in de kaak.
Orthodontist
Vaak is een behandeling door de orthodontist nodig om er voor te zorgen dat de tanden goed in de kaak komen te staan. Een beugel kan nodig zijn om de overbeet te corrigeren.
KNO-arts
Een KNO-arts kan adviezen geven bij slechthorendheid. Sommige kinderen hebben baat bij een hoortoestel. Soms bestaat er een mogelijkheid om de gehoorbeentjes te vervangen door kunstbeentjes om daardoor beter te kunnen horen.
Orthopeed
Een orthopeed bekijkt of behandeling nodig is voor een scoliose of kyfose van de wervelkolom of van afgeleiden van de wervels (spondylolisthesis). Soms hebben kinderen tijdelijk een corset nodig om verdere afwijkende groei van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet.
Calcium en vitamine D
Kinderen met deze aandoening hebben op volwassen leeftijd een vergrote kans om vervroegd botontkalking (osteoporose) te krijgen. Om dit te voorkomen wordt geadviseerd om ook na de leeftijd van 4 jaar vitamine D te blijven gebruiken en extra calcium te nemen.
Fysiotherapie
Een kinderfysiotherapeut kan kinderen helpen hoe zij zich zo goed mogelijk kunnen bewegen wanneer er problemen met bewegen zijn door afwijkende stand van de wervelkolom, de schouderbladen, het bekken of de benen.
Logopedie
Een logopediste kan tips en adviezen geven indien er problemen zijn met zuigen, drinken, kauwen, slikken of praten als gevolg van de schisis.
Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.
Contact met andere ouders
Door middel van een oproepje op het forum van deze site kunt u proberen in contact te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met dysostosis cleidocranialis.
Wat is de prognose van dysostosis cleidocranialis?
Stabiel blijven
Meestal nemen de klachten die dysostosis cleidocranialis veroorzaakt weinig of soms zelf helemaal niet toe.
Zelfstandig functioneren
De meeste volwassenen met dysostosis cleidocranialis kunnen zelfstandig functioneren in de maatschappij.
Osteoporose
Volwassenen met dit syndroom hebben een vergrote kans om last te krijgen van botontkalking ook wel osteoporose genoemd.
Levensverwachting
De levensverwachting van kinderen met dysostosis cleidocranialis is niet anders dan die van kinderen zonder deze aandoening.
Kinderen
Kinderen van een volwassene met dysostosis cleidocranialis hebben 50% kans om zelf ook dysostosis cleidocranialis te krijgen. Kinderen van een volwassene met deze aandoening kunnen evenveel klachten, maar even zo goed minder of juist meer klachten krijgen.
Vrouwen met een dysostosis kunnen normaal zwanger worden. Wanneer er afwijkingen zijn van de bekkengrootte of van de stand van het bekken zal een gynaecoloog bekijken of een bevalling langs de natuurlijke weg wel mogelijk is. Bij standsafwijkingen van het bekken kan het nodig zijn om een keizersnede uit te voeren.
Hebben broertjes en zusjes ook een verhoogde kans om ook dysostosis cleidocranialis te krijgen?
Dysostosis cleidocranialis wordt veroorzaakt door een fout in het erfelijke materiaal van het 6e-chromosoom. Broertjes en zusjes hebben 50% kans om ook zelf dysostosis cleidocranialis te krijgen. De mate waarin broertjes of zusjes hier last van krijgen valt van te voren niet goed te voorspellen.
Een klinisch geneticus kan hier meer informatie over geven.
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van dysostosis cleidocranialis, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest of een vruchtwaterpunctie om te kijken of dit kindje ook dysostosis cleidocranialis heeft.
Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Links en verwijzingen
www.erfelijkheid.nl
(site met informatie over erfelijke aandoeningen)
Referenties
Laatst bijgewerkt: 3 januari 2016
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.