 kinderneurologie
kinderneurologie
Wat is het CLOVES?
Het CLOVES is een aangeboren aandoening waarbij kinderen plaatselijke ophopingen hebben van vetcellen in combinatie met aangeboren afwijkingen van bloedvaten en/of botten.
Hoe wordt het CLOVES ook wel genoemd?
CLOVES is een afkorting voor Congenital Lipomatous Overgrowth Vascular malformations, Epidermal naevi and Skeletal anomalies. Het woord congenital geeft aan dat kinderen geboren worden met deze aandoening. Lipomatous overgrowth verwijst naar ophoping van vetcellen, lipide is een ander woord voor vet. Vascular malformations is een medische woord voor afwijkend aangelegde bloedvaten. Epidermal naevi zijn moedervlekken. Skeletal anomalies betekent afwijkingen van de botten. Er zijn ook artsen die vinden dat de S staat voor spinal anomalies, afwijkingen aan de wervels of scoliosis wat een zijwaartse verkromming van de rug is.
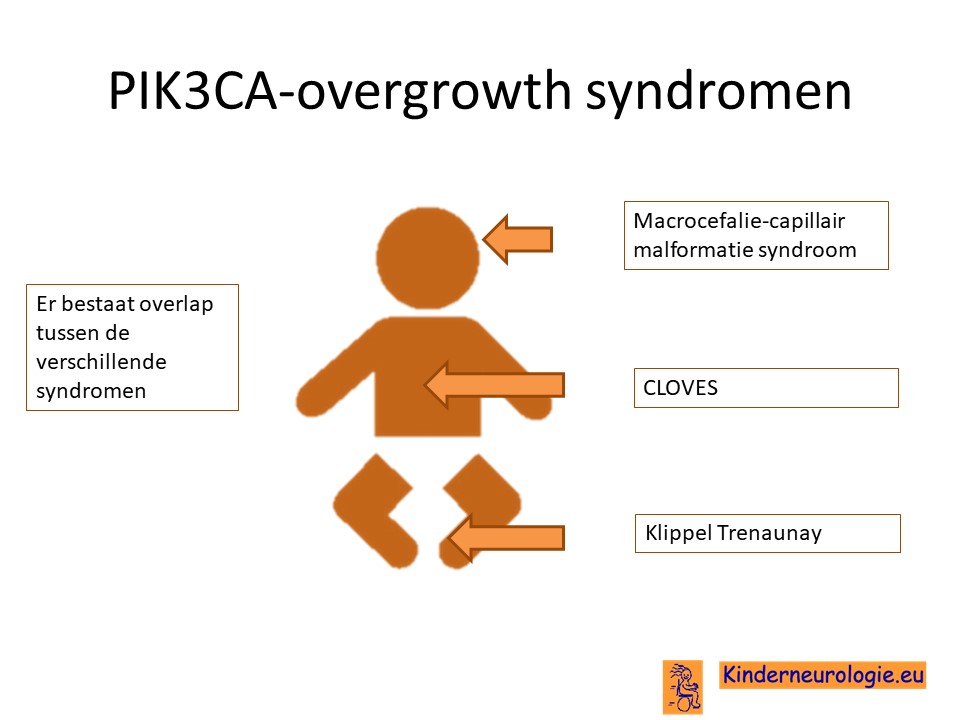
PIK3CA overgrowth syndroom
Het CLOVES is een vorm van het PIK3CA-overgrowth syndroom, ook wel afgekort als PROS. Dit is een groep aandoeningen waarbij een bepaalde lichaamsdeel sneller groeit dan andere lichaamsdelen als gevolg van een foutje in een stukje erfelijk materiaal wat PIK3CA wordt genoemd. Andere aandoeningen die ook tot deze groep aandoeningen behoren zijn het macrocefalie-capillaire malformatie syndroom en het Klippel-Trenaunay syndroom.
Hoe vaak komt het CLOVES voor bij kinderen?
Het CLOVES is een zeldzame aandoening. Geschat wordt dat deze aandoening bij minder dan één op de 100.000 kinderen voorkomt.

Bij wie komt het CLOVES voor?
Het CLOVES ontstaat al tijdens de prille aanleg van het kind in de baarmoeder en is dus al voor de geboorte aanwezig. De eerste symptomen zijn al vanaf de geboorte zichtbaar en worden duidelijker naarmate kinderen groter worden.
Zowel jongens als meisjes kunnen het CLOVES krijgen.
Wat is de oorzaak van het ontstaan van het CLOVES?
Fout in het DNA
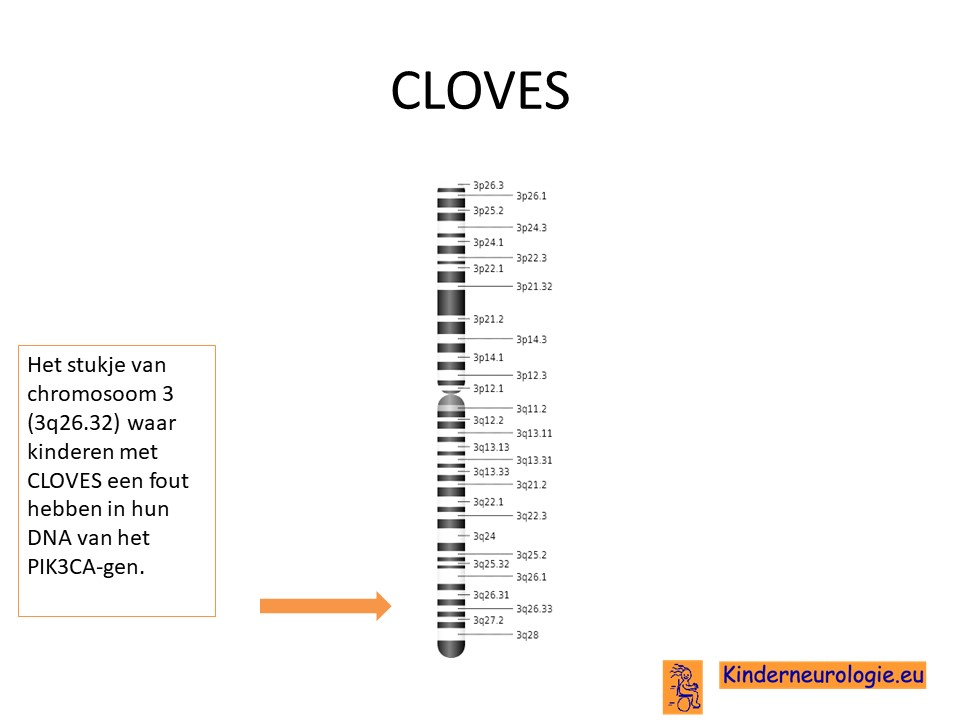
Het CLOVES kan worden veroorzaakt door een fout in het erfelijk materiaal (het DNA) van het 3e chromosoom op een plaats die het PIK3CA-gen wordt genoemd. Niet alle kinderen met het CLOVES hebben een fout in het PIK3CA-gen, waarschijnlijk zijn er nog andere foutjes die op dit moment niet bekend zijn.
Bij het kind ontstaan
Bij vrijwel alle kinderen met het CLOVES is het foutje in het erfelijk materiaal bij het kind zelf ontstaan. Het foutje is dus meestal niet overgeërfd van een van de ouders. Dit wordt de novo genoemd.

Mocaïsisme
Vaak is er sprake van zogenaamd mocaïsisme. Niet alle lichaamscellen bevatten een fout in het PIK3CA-gen, maar een deel van de cellen. De fout is vaak kort na de bevruchting van de eicel en de zaadcel ontstaat tijdens het overschrijven van het DNA. Alle cellen die ontstaan uit de cel waarin het foutje is ontstaan, zullen het foutje hebben. Alle cellen die uit andere cellen zijn ontstaan zonder de fout zullen het foutje in het DNA niet hebben.

Afwijkend eiwit
Als gevolg van de fout in het erfelijk materiaal wordt een bepaald eiwit overmatig aangemaakt. Dit eiwit is een zogenaamde PI3KCA eiwit, wat een afkorting is voor Phosphatidylinositol-3-kinase catalytic alpha. Dit eiwit speelt een belangrijke rol in de regulatie van het delen van cellen in het lichaam. Foutjes in dit eiwit zorgen er voor dat de lichaamscellen te snel en te veel delen.
Bij kinderen met het CLOVES zorgt dit voor afwijkende aangelegde bloedvaten en lymfevaten en toename van groei van vetcellen, bot en van steunweefsels in het lichaamsdeel waar dit foutje aanwezig is.

Ophoping vetcellen
Als gevolg van de fout in het PI3KCA-gen worden er veel te veel vetcellen aangemaakt. Deze vetcellen hopen zich op, waardoor vetophopingen (lipomen) ontstaan.
Lymfatische malformaties
Door het foutje in het PIK3CA-gen worden de lymfevaten in het aangedane lichaamsdeel ook niet goed aangelegd. De lymfevaten krijgen hierdoor een afwijkende vorm, dit wordt ook wel een lymfatische malformatie genoemd. Deze afwijkende lymfevaten kunnen het lymfevocht in het lichaam niet goed afvoeren. Het lymfevocht gaat zich daardoor ophopen in het aangedane lichaamsdeel, wat hierdoor nog weer groter wordt. Ook kunnen zogenaamde cystes gevuld met lymfevocht ontstaan die druk uitoefenen op de omliggende weefsels en zo pijnklachten kunnen veroorzaken. Deze cystes kunnen gemakkelijk besmet raken met bacteriën die een infectie veroorzaken.
Veneuze malformaties
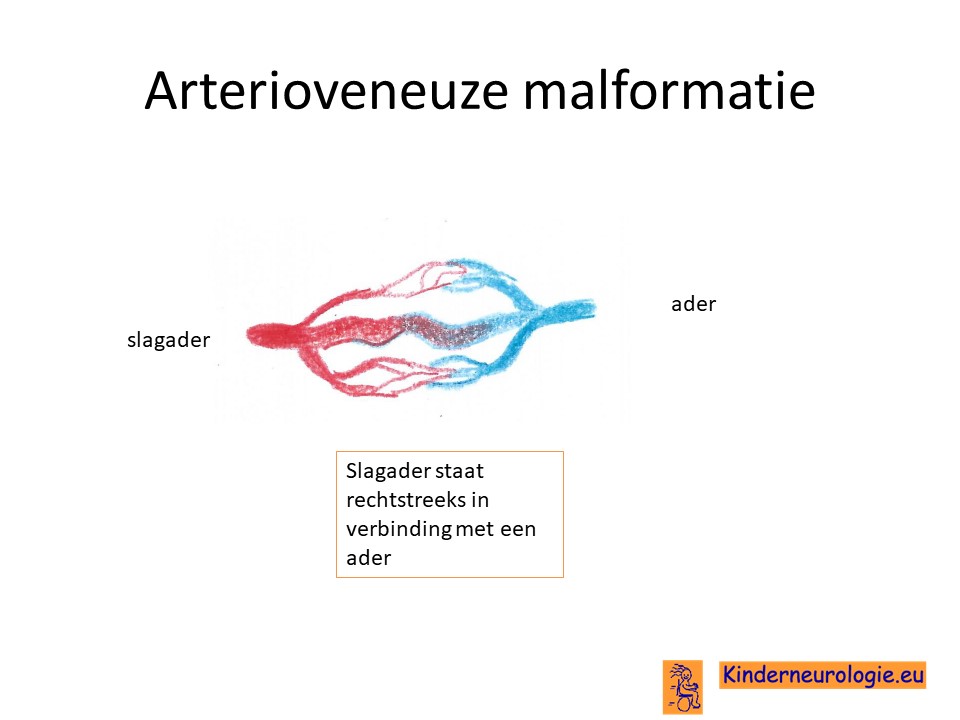
Naast afwijkingen aan de lymfevaten, komen ook afwijkingen aan aderen in het aangedane lichaamsdeel voor. Deze afwijkend aangelegd aderen worden ook wel veneuze malformaties of veneuze ectasieën genoemd. Ook kunnen afwijkende verbindingen tussen slagaderen en aderen worden gemaakt (arterioveneuze malformaties).
Aanlegstoornis van de hersenen
Kinderen met CLOVES kunnen ook aanlegstoornissen van de hersenen hebben. De hersenschors kan anders aangelegd zijn dan gebruikelijk (polymicrogyrie), de hersenbalk kan ontbreken (corpus callosum agenesie), een kant van de hersenen kan groter zijn dan de andere kant (hemi-megaencefalie) en de onderkant van de kleine hersenen kan lager hangen dan gebruikelijk (chiari malformatie).
Wat zijn de symptomen van het CLOVES?
Variatie
Er bestaat een grote variatie in de hoeveelheid en in de ernst van de symptomen die verschillende kinderen met het CLOVES hebben. Het valt van te voren niet te voorspellen van welke symptomen een kind last zal gaan krijgen.

Vetophoping
Vaak valt vanaf de geboorte al op dat baby’s een zwelling hebben, vaak op de borstkas of op de buik die zacht aanvoelt. Deze zwelling blijkt te bestaan uit vetcellen. Vaak zit deze zwelling aan een kant van het lichaam, soms aan twee kanten van het lichaam. Vaak is er ook sprake van een toename van bloedvaten in en rondom deze zwelling. Deze ophoping van vetcellen kan zich uitgebreid hebben naar andere delen van het lichaam zoals bijvoorbeeld het gezicht, de benen of de armen. Een vetophoping in het gezicht wordt ook wel facial infiltrating lipomatosis genoemd.
Druk op het ruggenmerg
De vetophoping in de borstkas of buik kan zich uitbreiden naar het kanaal in de wervels waardoor het ruggenmerg loopt. In dit kanaal kan het ruggenmerg aan de kant gedrukt worden, waardoor het in de knel komt te zitten. Hierdoor kunnen functies die geregeld worden door het ruggenmerg, zoals het bewegen van spieren, ervaren van gevoel, het regelen van de plas en de ontlasting verstoord raken. Kinderen kunnen last krijgen van een gedeeltelijke dwarslaesie als gevolg van deze uitbreiding van vetophoping in het wervelkanaal. Druk op zenuwen kan zorgen voor pijnklachten in de rug die uitstralen naar een arm of been.
Afwijking van de bloedvaten
Kinderen met CLOVES hebben vaak afwijkend aangelegde bloedvaten. Verschillende vaatafwijkingen kunnen voorkomen zoals een capillaire malformatie, een veneuze malformatie, multiple angiomatose of een arterioveneuze malformatie. Vaak zitten deze vaatafwijkingen in de buurt van de vetophoping. Deze vaatafwijkingen kunnen zorgen voor het ontstaan van bloedingen. Ook kan een verstopping in zo’n vaatafwijking ontstaan waardoor bepaalde delen van het lichaam geen bloed krijgen en in de problemen kunnen komen.
Afwijking van de lymfevaten
Kinderen met CLOVES hebben vaak afwijkend aangelegde lymfevaten. Hierdoor werken de lymfevaten die vocht afvoeren niet goed. Hierdoor hoopt zich extra vocht op in het toch al grote lichaamsdeel. Dit kan zorgen voor toename van grootte van het lichaamsdeel en van pijnklachten. Ook kunnen cystes gevuld met lymfevocht ontstaan. Soms zijn deze zichtbaar op de huid, maar deze cystes kunnen ook dieper liggen en van de buitenkant niet zichtbaar zijn. In cystes gevuld met lymfevocht kan gemakkelijker een infectie ontstaan wanneer het bacteriën lukt om in dit vocht te recht te komen. De infectie zorgt voor het ontstaan van koorts en roodheid en zwelling op de plaats van de infectie. Het is belangrijk deze infecties snel te herkennen en te behandelen omdat de infectie anders een bloedvergiftiging (sepsis) kan veroorzaken. Ook kunnen de afwijkende lymfevaten er voor zorgen dat een arm of been minder goed kan bewegen omdat de zwelling als gevolg van de afwijkende lymfevaten dit verhindert.

Zijwaartse verkromming van de rug
Kinderen met CLOVES krijgen te maken met zijwaartse verkromming van de rug die toeneemt met het ouder worden. Deze zijwaartse verkromming wordt een scoliose genoemd. De zijwaartse verkromming ontstaat vaak omdat de wervels niet fraai aangelegd zijn, een kant van de wervels is groter dan de andere kant van de wervels.
De scoliose kan zorgen voor pijnklachten in de rug en/of voor problemen met zitten, staan en lopen.

Spina bifida occulta
Bij een klein deel van de kinderen met CLOVES is er sprake van spina bifida occulta. De wervelbogen onder in de rug zijn dan niet gesloten maar open. Vaak is de huid boven deze afwijking wel gesloten, zodat aan de buitenkant van de rug niet gemakkelijk te zien is dat er sprake is van een spina bifida occulta. Ook kan er sprake zijn van een laagstand van het ruggenmerg een zogenaamd tethered cord.
Afwijkend aangelegde botten
Naast afwijkingen van de wervels kunnen ook andere botten in het lichaam anders van vorm zijn dan gebruikelijk. Vaak is de knieschijf ander van vorm waardoor kinderen et CLOVES last kunnen krijgen van knieklachten of het uit de kom schieten van de knieschijf. Ook kan een been langer zijn dan het andere been. De botten van de handen en voeten zijn vaak groot waardoor kinderen grote handen, vingers, voeten en tenen hebben. Soms komen ook extra vingers of tenen voor. Het schedelbot kan dikker zijn dan gebruikelijk. Ook kan de borstkas in het midden naar binnen toe staan, waardoor een zogenaamde trechterborst ontstaat.
Moedervlekken
Op de huid boven de vetophoping komen vaak extra moedervlekken op de huid voor. Vaak komen deze moedervlekken boven de huid uit. Soms liggen deze moedervlekken in een lijntje achter elkaar.
Gerimpelde huid
De huid van de voeten en de handen kan dikker zijn dan gebruikelijk en er gerimpeld uit zien.
Problemen met leren
Een deel van de kinderen met CLOVES heeft een aanlegstoornis van de hersenen waardoor de hersenen minder efficiënt kunnen werken. Dit kan zorgen voor problemen met leren al dan niet in combinatie met een vertraagd verlopende ontwikkeling.
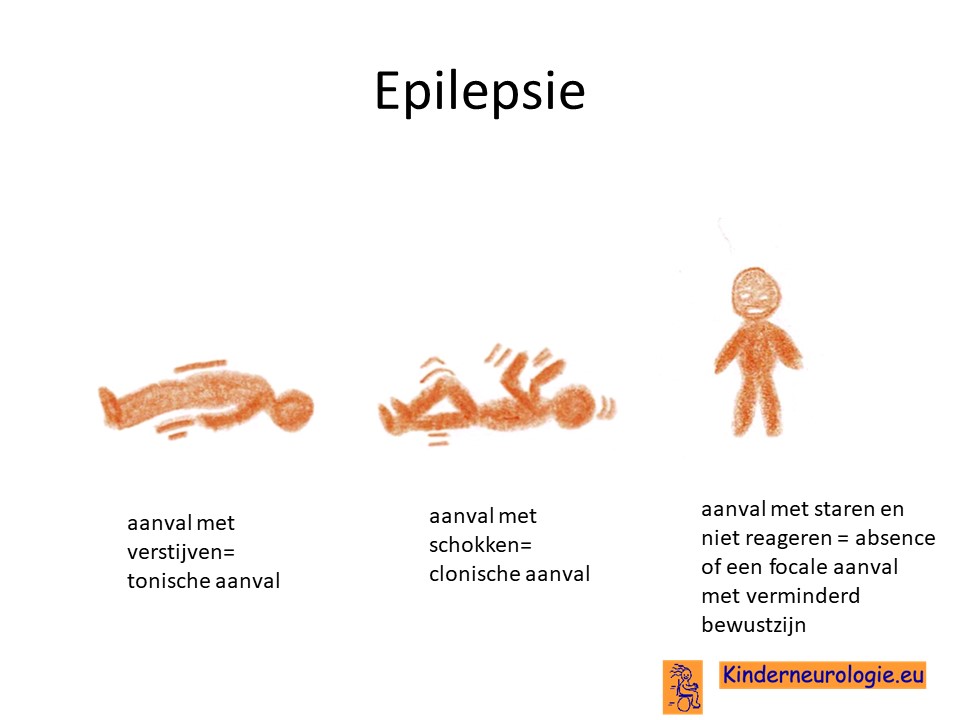
Epilepsie
Een klein deel van de kinderen met CLOVES krijgt last van epilepsieaanvallen. Verschillende soorten epilepsieaanvallen kunnen voorkomen.
Aangeboren afwijking van de nieren
Bij een deel van de kinderen ontbreekt en nier of zijn de nieren onderontwikkeld. Hier hoeven kinderen geen last van te hebben. Er bestaat een vergrote kans op het krijgen van nierstenen. Nierstenen kunnen zorgen voor buikpijnklachten en bloed bij de urine.

Darmproblemen
Ook in de darmen kunnen afwijkende bloedvaten voorkomen. Deze kunnen zorgen voor een bloeding in de darmen. Dit kan zorgen voor hevige buikpijnklachten en bloed bij de ontlasting.

Aangeboren afwijking van de milt
Bij een deel van de kinderen is de milt groter dan gebruikelijk. Ook kunnen cystes in de milt gezien worden. Een verstoorde miltfunctie kan zorgen voor gevoeligheid voor infecties met bacteriën die een kapsel hebben.

Zaadballen
Jongens kunnen ook cystes in hun zaadballen hebben waardoor de zaadballen vergroot zijn.
Tumoren
Er bestaat een kleine kans op het ontstaan van een bepaald soort tumor in de nieren: een Wilms tumor. De kans op het ontstaan van deze tumoren is het grootste bij jonge kinderen.
Ondervoeding
Snel groeiende lichaamsdelen kosten veel energie. Dit maakt dat kinderen met CLOVES vaak meer moeten eten dan kinderen zonder CLOVES om te zorgen dat het lichaam voldoende energie heeft. De toegenomen lichaamsdelen zorgen er voor dat het meten van het gewicht van kinderen met CLOVES minder betrouwbaar is voor het bepalen van de voedingstoestand. Het gewicht kan goed zijn, terwijl kinderen toch ondervoed zijn.
Onzekerheid
Kinderen en volwassenen met het CLOVES kunnen zich onzeker voelen omdat zij er anders uit zien dan kinderen en volwassenen zonder dit syndroom.

Hoe wordt de diagnose CLOVES gesteld?
Verhaal en onderzoek
Op grond van het verhaal van een kind met een vetophoping in combinatie met afwijkende bloedvaten kan de diagnose CLOVES worden vermoed.
DNA-onderzoek
Door middel van bloedonderzoek kan gekeken worden of er een fout gevonden kan worden in het PIK3CA-gen. Deze fout wordt niet bij alle kinderen met het CLOVES gevonden. Dit kan komen door het mocaïsisme, het foutje kan dan wel in het aangedane lichaamsdeel, maar niet in de bloedcellen voorkomen. Ook kan er sprake zijn van een ander foutje in het erfelijke materiaal die op dit moment nog niet ontdekt is.
Soms is het mogelijk om DNA diagnostiek uit te voeren op een huidbiopt afgenomen uit het grotere en dikker lichaamsdeel.
MRI scan borst/buik/ledenmaten/hoofd
Door middel van een MRI scan van het aangedane lichaamsdeel en de direct omringende lichaamsdelen kan beoordeeld worden of er ook sprake is van een vetophoping, en bijkomende afwijkingen aan de bloedvaten en of de lymfevaten die aan de buitenkant niet zichtbaar zijn. Vaak wordt een MRI van het hele lichaam gemaakt om in kaart te brengen waar in het lichaam zich afwijkingen bevinden. Aan de hand van deze bevindingen kan bepaald worden welke MRI scans met een bepaalde tijdsinterval herhaald zullen worden.
MRI scan van de hersenen
Op een MRI scan van de hersenen kunnen aanlegstoornissen van de hersenen zichtbaar zijn. Omdat deze afwijkingen stabiel zijn, is het niet standaard nodig om de MRI scan van de hersenen te herhalen.
ECHO van de buik
Door middel van ECHO onderzoek van de buik kan beoordeeld worden of er sprake is van een aangeboren afwijkingen van de nieren of van de milt. Tot de leeftijd van 8 jaar wordt geadviseerd een keer per kwartaal een ECHO van de buik te maken om te beoordelen of er aanwijzingen zijn voor het ontstaan van een Wilms tumor.
(Kinder) gastro-enteroloog
De gastro-enteroloog kan door middel van een kijkbuis (coloscopie) in de dikke darm kijken of er aanwijzingen zijn voor spataderen in de darmwand als oorzaak voor bloed bij de ontlasting.
Foto van de botten
Door middel van röntgenfoto’s kan bepaald worden of er afwijkingen zijn aan de wervels of aan andere botten in het lichaam.
Hoe wordt het CLOVES behandeld?
Geen genezing
Er bestaan geen behandeling die het CLOVES kan genezen. De behandeling is er op gericht om de symptomen te verminderen en om problemen te voorkomen.
Multidisciplinair team
In een multidisciplinair team die ervaring hebben met het behandelen van vaatafwijkingen kan advies gegeven worden welke behandelvormen mogelijk zijn en wat de te verwachten effecten en risico’s zijn. In het Radboudumc in Nijmegen zit zo’n multidisciplinair team: het Hecovan team..
Operatie
Een kinderchirurg kan beoordelen of het mogelijk is om overmatig vet, een vaatafwijking of een afwijking van het lymfevatstelsel te behandelen door middel van een operatie. Per kind zullen de voor- en nadelen van een operatie moeten worden afgewogen. Voor afwijkingen in het wervelkanaal werkt de kinderchirurg samen met de neurochirurg.
Sclerotherapie
Sclerotherapie is een behandeling waarbij door inspuiten van een bepaalde stof (bijvoorbeeld alcohol of bleomycine) er voor gezorgd wordt dat afwijkende bloedvaten of lymfevaten dicht gaan zitten waardoor er geen bloed of lymfevocht meer door heen kan stromen. Deze behandeling wordt alleen gedaan wanneer kinderen of volwassenen klachten hebben van de afwijkende bloedvaten of lymfevaten. Sclerotherapie kan gecombineerd worden met een operatie.
Embolisatie
Het is ook mogelijk om door middel van embolisatie afwijkende bloedvaten dicht te maken. Bij embolisatie wordt een katheter ingebracht in het afwijkende bloedvat. Op de plaats van behandeling wordt dan metaaldraad en/of een soort lijm aangebracht om het afwijkende bloedvat af te sluiten.
Antistollingsbehandeling
Rondom een operatie bestaat er een vergroot risico op het ontstaan van trombose in afwijkende bloedvaten. Daarom wordt rondom een operatie vaak antistollingsbehandeling gegeven om de kans op het ontstaan van trombose te verminderen. Een veel gebruikt medicijn is fraxiparine dat door middel van een prik onder de huid wordt toegediend.
Antistollingsbehandeling wordt ook gegeven wanneer er sprake is van een diep veneuze trombose of een longembolie.
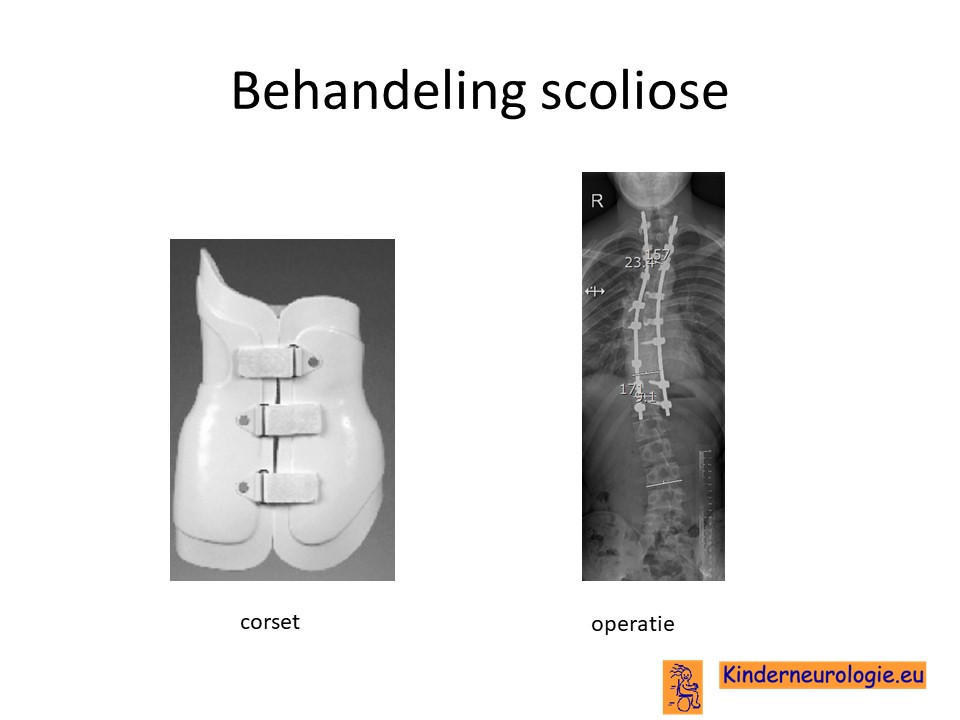
Scoliose
Lichte vormen van verkromming van de wervelkolom hebben meestal geen behandeling nodig en alleen controle om te kijken of de verkromming toeneemt. Bij toename kan een behandeling met een gipscorset nodig zijn om verdergaande verkromming van de wervelkolom te voorkomen. Wanneer een gipscorset onvoldoende effect heeft, kan een operatie nodig zijn waarbij de wervels vastgezet. Deze behandeling wordt uitgevoerd door een orthopeed.
Aangepaste schoenen
Een orthopedisch instrumentmaker kan aangepaste schoenen op maat maken die passend zijn in geval van voetafwijkingen.
Beenlengteverschil
Kinderen die last hebben van beenlengteverschil als gevolg van het CLOVES hebben vaak baat bij een hakverhoging onder de schoen om zo recht te kunnen lopen. Op deze manier kunnen rugklachten voorkomen worden. Wanneer er een te groot beenlengteverschil ontstaat, dan kan een operatie door een orthopeed nodig zijn om te zorgen dat beide benen weer even lang worden. Deze operatie wordt een epifsiodese genoemd.

Steunkous
Spataderen worden in eerste instantie behandeld met een elastische steunkous. De mate van steun van deze kous moet aangepast worden op de klachten van het kind of de volwassene.
Een steunkous helpt ook tegen lymfoedeem. Er bestaan ook andere kledingstukken zoals hemdjes en broeken die op andere plaatsen helpen om klachten als gevolg van spataderen en lymfoedeem te voorkomen.

Fysiotherapie
Een fysiotherapeut kan adviezen geven hoe kinderen en volwassenen met het grotere lichaamsdeel toch zo goed mogelijk kunnen bewegen.
Oedemfysiotherapeut
Een oedeemfysiotherapeut kan door middel van behandelingen en oefeningen zorgen dat het lymfoedeem zo veel mogelijk verminderd.
Pijnstillers
Kortdurend gebruik van pijnstillers kan helpen om minder last van pijnklachten te hebben. Het is wel belangrijk om in tussentijd te kijken naar andere behandelingen om pijnklachten te verminderen zodat de pijnstillers ook weer kunnen worden afgebouwd. Het medicijnen gabapentine kan ook helpen om minder last te hebben van pijnklachten.

Goede hygiëne
Goede hygiënemaatregelen kunnen helpen om infecties van de huid te voorkomen. Het gaat om algemene hygiëne maatregelen zoals handen wassen na toiletgang, het kort houden van nagels en het niet krabben aan afwijkende huid.

Infectie
Een infectie van een afwijkende lymfevaten wordt behandeld met behulp van antibiotica via het infuus, soms ook in tabletvorm. Vaak is het nodig deze antibiotica gedurende 3 weken of nog langer te geven. Bij steeds terugkerende infecties kan dagelijks een lage dosering antibiotica helpen om nieuwe infecties te voorkomen. In geval van onvoldoende effect kan het medicijn sirolimus gegeven worden.
School
Een deel van de kinderen met CLOVES volgt regulier onderwijs al dan niet met extra ondersteuning. Een ander deel van de kinderen gaat naar het speciaal onderwijs, vaak van cluster 3, waar de klassen kleiner zijn en kinderen meer hun eigen leerweg kunnen volgen. Ook is het vaak mogelijk dat kinderen therapie kunnen krijgen onder schooltijd.
Aanvalsbehandeling epilepsie
De meeste epilepsieaanvallen gaan vanzelf over binnen enkele minuten. Omstanders hoeven dan niets te doen om de aanval te doen stoppen. Het is belangrijk om zo rustig mogelijk te blijven en het kind zo veel mogelijk met rust te laten.
Wanneer een aanval na 5 minuten nog niet vanzelf gestopt is, dan zal vaak geadviseerd worden om medicijnen te geven om een aanval te doen stoppen. De behandelende arts zal altijd aangeven welk tijdstip voor een bepaald kind het beste is. Medicijnen die gebruikt kunnen worden voor het stoppen van een aanval zijn diazepam rectiole (Stesolid®), midazolam neusspray, midazolam rectiole, lorazepam of clonazepam druppels.
Het effect van deze medicijnen ontstaat na enkele minuten. Nadien zal het kind meestal in slaap vallen, soms ook niet.

Behandeling epilepsie
Met behulp van medicijnen wordt geprobeerd om de epilepsieaanvallen zo veel mogelijk te voorkomen en het liefst er voor te zorgen dat er helemaal geen epilepsieaanvallen meer voorkomen. Soms lukt dit vrij gemakkelijk met een medicijn, maar bij een deel van de kinderen is het niet zo eenvoudig en zijn combinaties van medicijnen nodig om de epilepsie aanvallen zo veel mogelijk of helemaal niet meer te laten voorkomen.
Verschillende soorten medicijnen kunnen gebruikt worden om de epilepsie onder controle te krijgen. Er bestaat geen duidelijk voorkeursmedicijn. Medicijnen die vaak gebruikt worden zijn natriumvalproaat (Depakine ®), levetiracetam (Keppra ®), clobazam (Frisium ®) en zonisamide (Zonegran®).

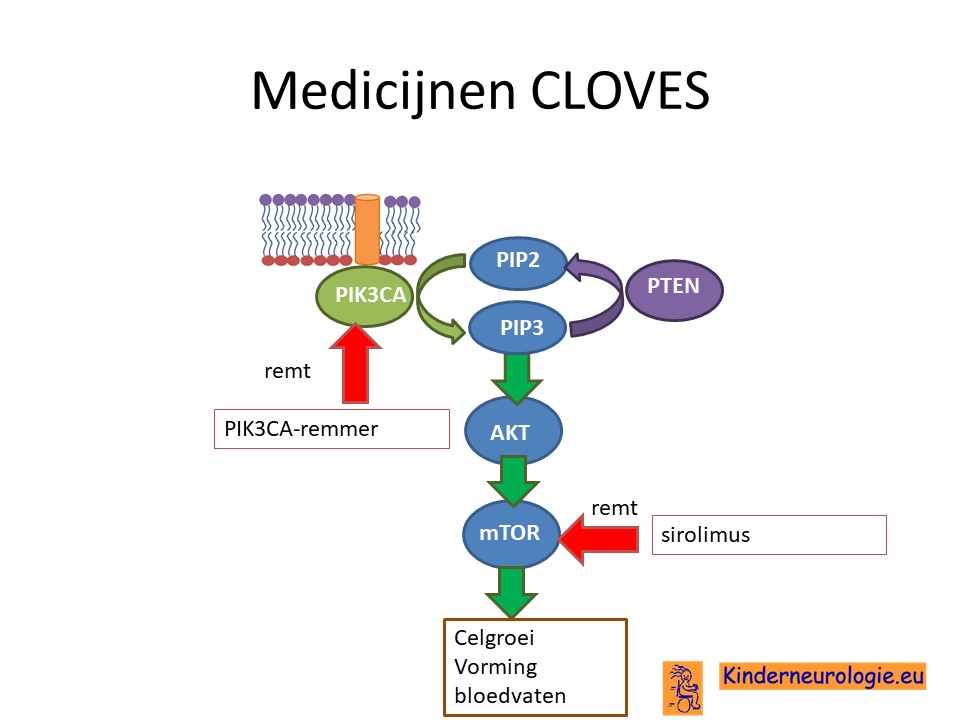
Specifieke medicijnen
Er wordt onderzoek gedaan naar medicijnen die het overactieve PIK3CA-eiwit kunnen afremmen. De eerste resultaten met deze medicijnen (PI3K-remmers en mTOR-remmers: sirolimus) zijn veel belovend. Het medicijn sirolimus wordt al ingezet voor de behandeling van moeilijk behandelbare afwijkende lymfevaten of terugkerende infecties. Ook blijkt het medicijn alpelisib (een PIK3CA-remmer) te kunnen helpen om klachten als gevolg van het hebben van dit syndroom te verminderen.
Diëtiste
De snelle groei van een lichaamsdeel kost veel energie. Soms lukt het kinderen niet om voldoende te eten. Een diëtiste kan adviezen geven hoe kinderen er voor kunnen zorgen dat zij voldoende calorieën binnen krijgen.

Zelfvertrouwen
Het hebben van CLOVES kan kinderen onzeker maken, waardoor kinderen minder zelfvertrouwen hebben. Het helpt om kinderen te ondersteunen bij het krijgen van zelfvertrouwen. Je mag zijn wie jij bent, bent mooi zoals je bent.

Hoe vertel ik mijn kind over zijn of haar aandoening
Ouders kunnen het lastig vinden hoe en wanneer ze met hun kind over de aandoening van het kind moeten en kunnen praten. In deze informatiefolder vindt u tips die u hierbij kunnen helpen om dit gesprek te doen op de manier die bij uw kind en uw gezin past.
Begeleiding
Een maatschappelijk werkende of psycholoog kunnen begeleiding geven in het een plaats geven van het hebben van deze aandoening in het dagelijks leven. Zij kunnen kinderen ook helpen en ondersteunen bij het vergroten van het zelfvertrouwen.

Contact met andere ouders
Door het plaatsen van een oproep op het forum van deze site kunt u proberen in contact te komen met andere ouders die een kind hebben met het CLOVES. Het is ook mogelijk om via de patiëntenvereniging in contact te komen met andere kinderen en hun ouders.
Wat betekent het hebben van het CLOVES voor de toekomst?
Langzame toename van afwijkingen
Ook op volwassen leeftijd kunnen de grootte van spataderen en lymfatische malformaties nog verder toenemen.
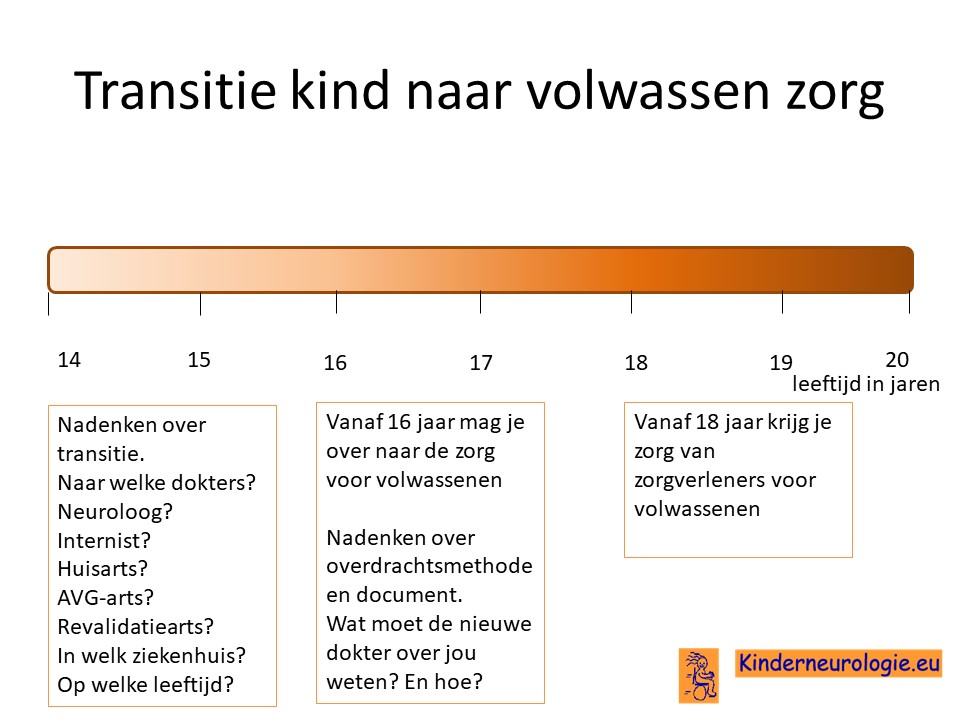
Transitie van zorg
Tussen de leeftijd van 16 en 18 jaar wordt de zorg vaak overgedragen van kinderspecialisten naar specialisten die de zorg aan volwassenen geven. Het is belangrijk om tijdig hierover na te denken. Is er behoefte de zorg over te dragen naar specialisten voor volwassenen of kan de huisarts de zorg leveren die nodig is.En als er behoefte is aan overdragen van de zorg naar specialisten voor volwassenen, naar welke dokter(s) wordt de zorg dan overgedragen? In welk ziekenhuis kan de zorg het beste geleverd worden. Het proces van overdragen van de zorg wordt transitie genoemd. Het is belanrgijk hier tijdig over na te denken en een plan voor te maken samen met de dokters die betrokken zijn bij de zorg op de kinderleeftijd.
Ook verandert er veel in de zorg wanneer een jongere de leeftijd van 18 jaar bereikt. Voor meer informatie over deze veranderingen verwijzing wij u naar het artikel veranderingen in de zorg 18+.
Relaties
Voor volwassenen met een beperking kan het leggen en behouden van een vriendschap of een relatie met een ander meer moeite kosten dan voor volwassenen zonder beperking. Het gaat minder vanzelfsprekend omdat de volwassene bijvoorbeeld minder energie heeft, het lastiger vindt om zelf contacten te leggen, onzeker is, andere volwassenen niet goed weten hoe met een volwassene met een beperking om te gaan of omdat uitgaansgelegenheden minder goed toegankelijk zijn voor een volwassene met een beperking. Vaak ronden volwassenen hun opleiding af, zodat contact die voorheen via school met klasgenoten plaats vonden, niet meer vanzelfsprekend zijn. Voor een deel van de volwassenen verlopen nieuwe vriendschappen daarna via werk of de buurt waarin ze wonen. Sport is vaak een mooie manier om nieuwe vriendschappen op te doen. Via de website van uniek sporten, zijn adressen te vinden van sportmogelijkheden voor mensen met een beperking. Ook veen hobby kan een mooie manier zijn om nieuwe contacten te leggen. Een ander deel van de volwassen vindt nieuwe vrienden via social media.
Rijbewijs
Het hebben van een lichamelijke en/of verstandelijke beperking kan van invloed zijn op de rijvaardigheid. Er zijn regels bij welke beperkingen een volwassene wel een auto mag besturen en bij welke beperkingen niet. Aanpassingen in de auto kan maken dat een volwassene wel een auto mag besturen. Op de eigen verklaring van het CBR moet ingevuld worden dat er sprake is van CLOVES Dit zal er vaak voor zorgen dat er een medische keuring nodig zal zijn. Soms wordt er ook een rijvaardigheidstest afgenomen. Het is mogelijk dat de geldigheidsduur van het rijbewijs korter is dan gebruikelijk vooral wanneer er sprake is van medische problemen die kunnen toenemen in de loop van de tijd. Meer informatie over het rijbewijs is te vinden op de website van het CBR.

Werk
Een groot deel van de volwassenen met CLOVES kan op volwassen leeftijd regulier werk uitvoeren. Het is niet verplicht de werkgever op de hoogte te stellen dat de diagnose CLOVES is gesteld. Het kan wel fijn zijn dat de werkgever op de hoogte is, zodat er bijvoorbeeld aanpassingen aan de werkplek worden gedaan of een mogelijkheid om een rustmoment gedurende de dag te nemen. De bedrijfsarts kan behulpzaam zijn bij het adviseren voor aanpassingen waardoor de volwassene met CLOVES op een goede en gezonde manier zijn werk kan doen.
Voor een ander deel van de volwassenen zal het niet mogelijk zijn om regulier werk te vinden. Zij kunnen een beroep doen op de participatiewet. Hiervoor kunnen volwassenen contact opnemen met de gemeente van de plaats waar zij wonen. De gemeente kijkt samen met de volwassene welke ondersteuning de volwassene nodig heeft om passend werk te vinden.

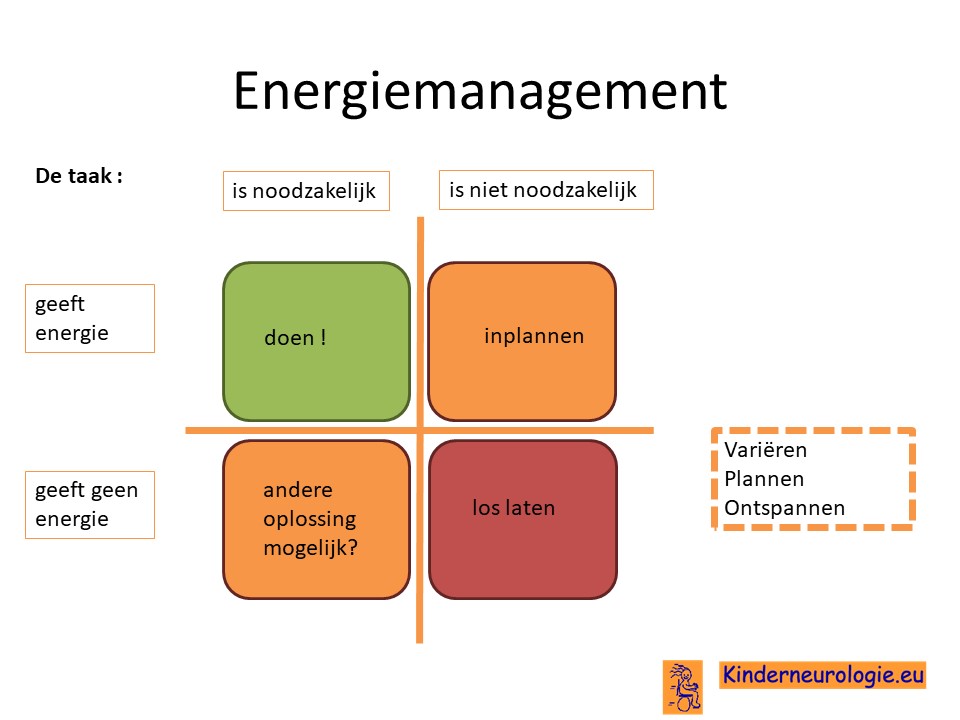
Vermoeidheid
Volwassenen met CLOVES zijn vaak sneller vermoeid dan volwassenen zonder CLOVES. Dit vraagt vaak aanpassing in het dagelijks leven. Zorgen voor een vast dagritme waarin activiteiteiten worden afgewisseld met momenten van rust en ontspanning helpt om de energie goed over de dag te verdelen. Ook is het belangrijk elke dag lichamelijk actief te zijn en te zorgen voor een goede conditie. Daarnaast zijn vaste tijden van gaan slapen in een koele donker kamer en vaste tijden van wakker worden belangrijk om te zorgen voor voldoende goede slaap.
Vaak moet er een keuze gemaakt worden welke activiteiten op een dag ingepland gaan worden. Het is goed om te kijken of deze activiteiten noodzakelijk zijn om zelf te doen of niet(wellicht kan iemand anders deze taak overnemen?) en of ze wel of geen energie geven. Op deze manier kan bepaald worden welke activiteiten op een dag het beste ingepland kunnen worden.
Levensverwachting
Kinderen met het CLOVES hebben een normale levensverwachting.
In geval van ernstige complicaties kan de levensverwachting verkort zijn.
Kinderen krijgen
Volwassenen met het CLOVES kunnen kinderen krijgen. Het is best lastig aan te geven of deze kinderen een verhoogde kans hebben om het CLOVES te krijgen. Dit komt omdat het foutje in PIK3CA-gen maar in een deel van de cellen in het lichaam aanwezig is en niet in alle cellen. Het zal er dus vanaf hangen of het foutje in het PIK3CA-gen ook in de eicel en in de zaadcel aanwezig is. Wanneer dit het geval is, kunnen kinderen van een volwassene met het CLOVES zelf ook een PIK3CA overgrowth syndroom krijgen. Wanneer het foutje in het PIK3CA-gen niet in de eicel of zaadcel aanwezig is, zullen kinderen zelf geen verhoogde kans hebben om een PIK3CA overgrowth syndroom te krijgen. Een klinisch geneticus kan hier meer informatie over geven.
Hebben broertjes en zusjes een verhoogde kans om ook het CLOVES te krijgen?
Vaak is het foutje in het DNA die de oorzaak is van het ontstaan van het CLOVES bij het kind zelf ontstaan. Broertjes en zusjes hebben dan geen hogere kans dan een ander willekeurig kind om ook het CLOVES te krijgen.
Heel zelden (minder dan 1%) blijkt een ouder ook een PIK3CA overgrowth syndroom te hebben. Dan bestaat er wel een verhoogd risico voor broertjes en zusjes om zelf ook een PIK3CA-overgrowth syndroom te krijgen. Een klinisch geneticus kan hier meer informatie over geven.

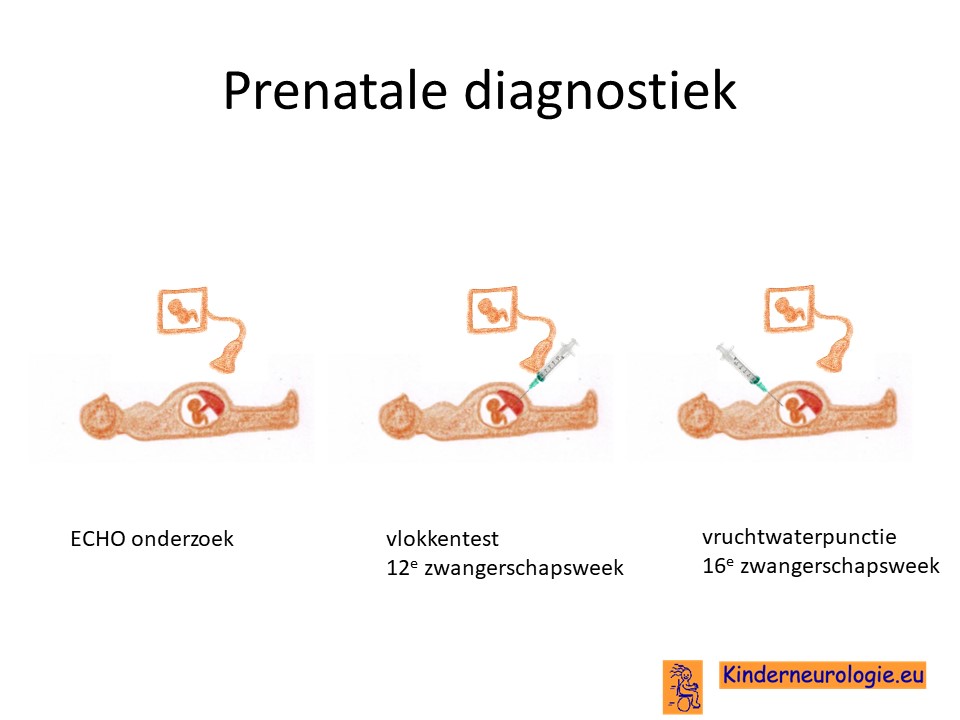
Prenatale diagnostiek
Wanneer een van de ouders zelf een PIK3CA-overgrowth syndroom heeft, dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). De uitslag van deze onderzoeken duurt twee weken. Voor prenatale diagnostiek kan een zwangere de 8ste week verwezen worden door de huisarts of verloskundige naar een afdeling klinische genetica. Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.pns.nl
Preïmplantatie Genetische Test (PGT))
Wanneer een van de ouders zelf een PIK3CA overgrowth syndroom heeft dan is het ook mogelijk om in aanmerking te komen voor preïmplantatie genetische test PGT. Bij PGT wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het PIK3CA overgrowth syndroom. Alleen embryo’s zonder de aanleg voor het PIK3CA overgrowth syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgtnederland.nl.

Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Links
www.hevas.eu
(Nederlandse patientenvereniging voor mensen met een hemagioom, een vasculaire malformatie, een zelzame vaattumor of een overgroeisyndroom)
www.hecovan.nl
(Expertisecentrum voor hemangiomen en vaatmalformaties)
Referenties
Laatst bijgewerkt: 29 juni 2022 voorheen: 21 augustus 2021, 7 juli 2021 en 24 maart 2019
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.